Medizin am Abend Fazit: Immer weniger HIV-Infizierte benutzen Kondome
http://www.spritzenautomaten.de/
Erstmals haben Forschende unter der Leitung der Universität Zürich den Gebrauch von Kondomen bei HIV-Infizierten in der Schweiz in einer Langzeitstudie untersucht. Die Ergebnisse zeigen, dass der Gebrauch zwischen 2000 und 2009 relativ konstant war und seit 2009 kontinuierlich sinkt. Als Hauptgrund vermuten die Wissenschaftler das teilweise falsch interpretierte Statement der Eidgenössischen Kommission für Aidsfragen von 2008. Dieses besagt, dass erfolgreich behandelte HIV-Infizierte mit festem Partner auf Kondome verzichten können.
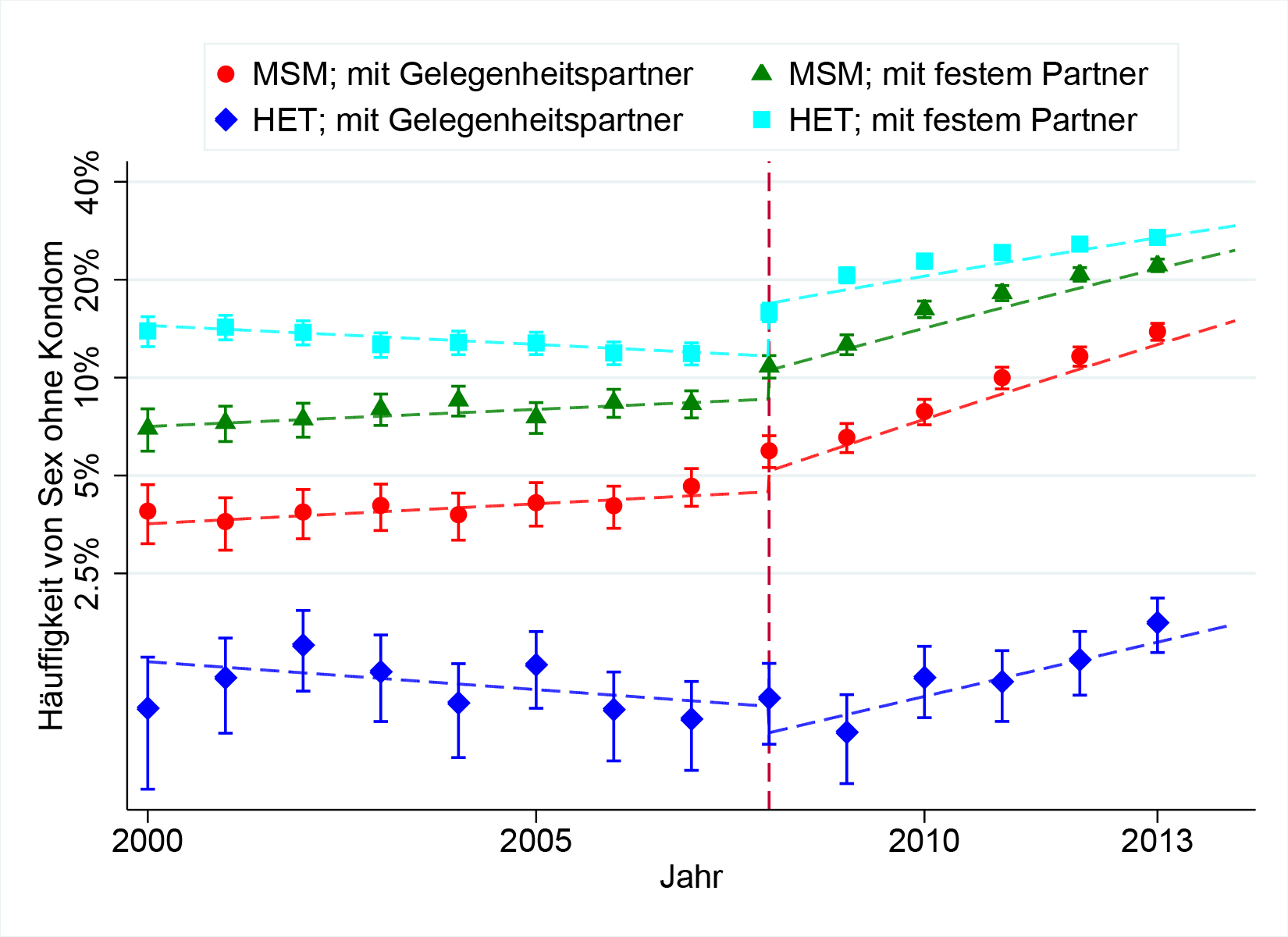
Grafik: Kondom-Verwendung bei HIV-Infizierten von 2000 bis 2013
Mit jährlich eineinhalb Millionen Toten zählt Aids nach wie vor zu den gefährlichsten sexuell übertragbaren Krankheiten der Welt.
Verursacht wird die Krankheit durch eine HIV-Infektion, die über den Kontakt mit Körperflüssigkeiten, wie beispielsweise Sperma und Blut, übertragen wird. In der Schweiz leben zwischen 15'000 und 25'000 Menschen mit HIV und Aids. Seit 1988 erfasst und erforscht die Schweizerische HIV-Kohortenstudie (SHKS) verschiedene Daten von HIV-Infizierten in der Schweiz.
Innerhalb dieser Studie haben nun Schweizer Forschende die erfassten Daten bezüglich der Kondomverwendung zwischen 2000 und 2013 ausgewertet. Geleitet wurde die Studie von Huldrych Günthard, leitender Arzt in der Klinik für Infektionskrankheiten und Spitalhygiene des UniversitätsSpitals Zürich und Professor am Institut für medizinische Virologie der Universität Zürich und Dr. Roger Kouyos, Forschungsgruppenleiter an den selben Instituten.
Verzicht auf Kondom beim Sex mit Gelegenheitspartner verdreifachte sich bei HIV-infizierten homosexuellen Männern
Die Studie basiert auf einer halbjährlichen Befragung aller an der SHKS teilnehmenden Menschen zwischen 2000 und 2013. Insgesamt wurden über 12'000 HIV-Infizierte befragt.
Vier Kategorien wurden unterschieden:
«Sex ohne Kondom mit festem Partner bei homosexuellen Männern»,
«Sex ohne Kondom mit Gelegenheitspartnern bei homosexuellen Männern»
«Sex ohne Kondom mit festem Partner bei heterosexuellen Männern und Frauen»
«Sex ohne Kondom mit Gelegenheitspartnern bei heterosexuellen Männern und Frauen».
Die Auswertungen zeigen, dass die Kondom-Verwendung bei allen vier Kategorien zwischen 2000 und 2009 relativ konstant blieb und zwischen 2009 und 2013 in drei von vier Gruppen markant abnahm.
Haben 2009 zum Beispiel nur circa fünf Prozent der Homosexuellen angegeben, mit Gelegenheitspartnern nicht immer ein Kondom zu benutzen, waren es 2013 fast dreimal so viele.
Am wenigsten griffen heterosexuelle HIV-Infizierte beim Sex mit festem Partner zum Kondom.
Knapp 30 Prozent (2009: 20 Prozent) verzichteten 2013 auf den Schutz aus Gummi.
Vorreiter in der Benutzung von Kondomen sind Heterosexuelle beim Sex mit Gelegenheitspartnern, von denen 2013 trotz Abnahme seit 2009 noch über 97 Prozent immer Kondome verwendeten.
«Swiss Statement» als wichtiger Grund für den Rückgang vermutet
Als wichtigen Grund für den starken Rückgang sehen die Forschenden das sogenannte Swiss Statement der Eidgenössischen Kommission für Aidsfragen (EKAF).
Am 30. Januar 2008 hat die EKAF vermeldet, dass HIV-Infizierte, die erfolgreich mit antiretroviraler Therapie behandelt werden und in einer stabilen Beziehung leben, nicht infektiös sind und deshalb auf Kondome verzichten können.
«Obwohl diese Aussage nur für Patienten in festen Beziehungen galt, haben sich anscheinend auch HIV-Infizierte angesprochen gefühlt, welche nicht in festen Partnerschaften leben und seither öfter auf Kondome verzichtet», erklärt Prof. Huldrych Günthard.
Ein weiterer Grund könnte laut dem Professor die geringere Angst der Bevölkerung in Bezug auf HIV sein, da in den westlichen Ländern viel weniger Todesfälle aufgrund der neuen äusserst erfolgreichen Therapiemöglichkeiten verzeichnet werden. Zudem sei die Verhütung mit Kondomen früher auch mehr im Fokus der präventiven Aids-Kampagnen gestanden als heute. Dies könne ebenfalls ein möglicher Grund für den Rückgang sein.
Die geringere Kondom-Verwendung könne zudem dazu beigetragen haben, dass die Anzahl der HIV-Neuinfizierten trotz der zahlreichen Präventionsmassnahmen nur langsam zurückgeht. Gleichzeitig stieg die Anzahl der Neu-Diagnosen bei anderen sexuell übertragbaren Krankheiten, wie beispielsweise Syphilis, Gonorrhö und Chlamydien, zwischen 2009 und 2013, was laut den Forschern ebenfalls mit der geringeren Verwendung von Kondomen zusammenhängen könnt.
Schweizerische HIV-Kohortenstudie
Die SHKS erfasst seit 1988 prospektiv epidemiologische, klinische und labormässige Daten in anonymisierter Form von HIV-infizierten Frauen, Männern und Kindern in der Schweiz. Gesamtschweizerisch wurden bisher über 19'000 Patienten eingeschlossen; pro Jahr kommen ca. 500-600 neue Teilnehmende hinzu. Die Studie ist repräsentativ für die Schweiz, denn circa 70% der dem Bundesamt für Gesundheit gemeldeten Aids-Fälle sind auch in der SHKS dokumentiert. Die SHKS wird vom Schweizerischen Nationalfonds unterstützt.
Medizin am Abend DirektKontakt
Seilergraben 49
8001 Zürich
Schweiz
Zürich
Nathalie Huber
Telefon: +41 44 634 44 64
E-Mail-Adresse: nathalie.huber@kommunikation.uzh.ch
Bettina Jakob
Telefon: 0446344439
E-Mail-Adresse: bettina.jakob@kommunikation.uzh.ch
Beat Müller
Telefon: (0041) 44-634 4432
Fax: (0041) 44-634 2346
E-Mail-Adresse: beat.mueller@kommunikation.uzh.ch
